擅长:
腹股沟疝、阑尾炎的微创治疗、黑痣、胎记、鲜红斑痣的综合治疗,婴幼儿血管瘤的药物治疗,先天性血管瘤的微创治疗,血管畸形及淋巴管瘤(如静脉畸形、淋巴管畸形、动静脉畸形等)的经皮硬化微创治疗、手术治疗、药物治疗。以及复杂与疑难血管瘤、脉管畸形的综合处理,如血管内皮瘤的药物治疗、KT综合征的手术、硬化及药物治疗等。
简介:
西安交通大学外科学硕士学位,临床工作时间5年,目前主要擅长诊治小儿常见病如腹股沟疝、阑尾炎的微创治疗、黑痣、胎记、鲜红斑痣的综合治疗以及血管瘤和脉管畸形的药物治疗、微创治疗。 血管瘤与脉管畸形是我小儿外科的一大特色。近十年来,在多个国家级和省市级科研课题的支持下,我们相继开展了关于婴幼儿血管瘤发病机制、口服药物治疗机制、婴幼儿血管瘤外用药物治疗的研究、复杂脉管肿瘤综合微创治疗(无水乙醇、聚多卡醇、博来霉素介入硬化治疗+手术)、微创手术切除纵膈淋巴管畸形、腹壁淋巴管畸形、直肠的静脉畸形、以及具有特色的淋巴水肿的药物治疗等。建立了脉管畸形和血管肿瘤诊疗流程和临床数据库。总体诊治水平在国内处于领先水平,微囊性淋巴管畸形的介入治疗等技术达到国际先进水平。
西安交通大学第二附属医院 小儿外科
腹股沟疝、阑尾炎的微创治疗、黑痣、胎记、鲜红斑痣的综合治疗,婴幼儿血管瘤的药物治疗,先天性血管瘤的微创治疗,血管畸形及淋巴管瘤(如静脉畸形、淋巴管畸形、动静脉畸形等)的经皮硬化微创治疗、手术治疗、药物治疗。以及复杂与疑难血管瘤、脉管畸形的综合处理,如血管内皮瘤的药物治疗、KT综合征的手术、硬化及药物治疗等。
西安交通大学外科学硕士学位,临床工作时间5年,目前主要擅长诊治小儿常见病如腹股沟疝、阑尾炎的微创治疗 ...
首先我们一起欣赏3个经典的病例,然后一起学习肝脏血管瘤!
病例1
男性婴儿在正常足月妊娠在家生产。他的父母拒绝甲状腺筛查。6周龄时,他因为腹胀而去就诊。肝脏活检提示肝脏血管瘤。血清促甲状腺素浓度是156μU/ml(正常范围0.3-6.2),并且血清游离甲状腺素的浓度是低的。该婴儿接受强的松龙(2mg/kg/d,po)治疗血管瘤和左旋甲状腺素(37.5ug/d, po)。治疗5天后,他的血清促甲状腺素浓度时42μU,但是16天之后又增加到了256μU/ml。西安交通大学第二附属医院小儿外科柳乾龙
3月龄大时,这个患儿因为呼吸困难和腹胀加重而住院。他的肺部状态快速加重,导致插管并转运至波士顿儿童医院脉管异常性疾病中心。体格检查提示显著的服战和肝大伴有可触及的结节;甲状腺没有增大。患者又间断性的心动过缓和低体温(体温低达34℃)。磁共振图像确诊了多发性肝脏血管瘤的存在(如下图)。
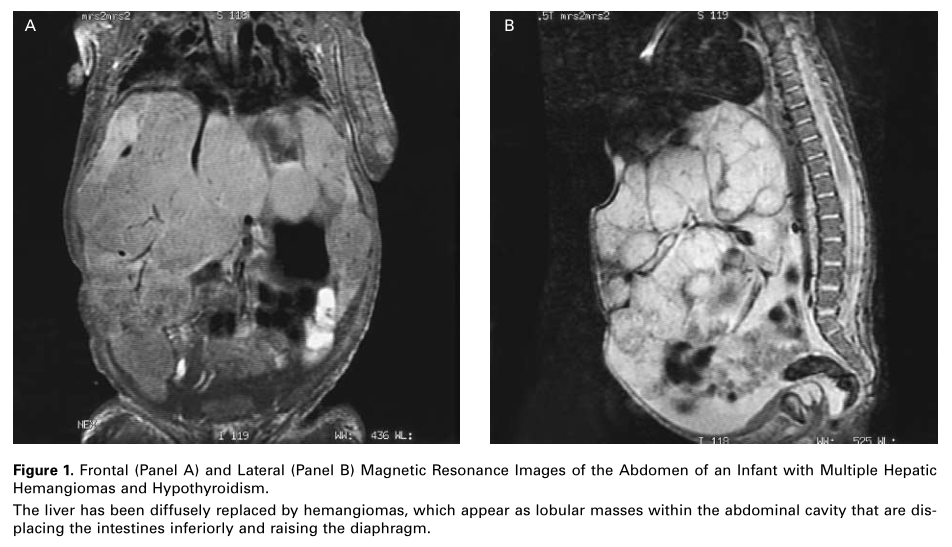
心动超声显示双心室的功能低下(左心室缩短率为27%),伴有卵圆孔未闭和轻度三尖瓣、二尖瓣反流。骨龄是正常的。血清钠浓度时131mmol/L,血清TSH时177μU/ml,血清甲状腺素浓度是2.5μg/dl(32nmol/l),血清三碘甲状腺原氨酸浓度是小于15ng/dl(0.23nmol/l),血清反三碘甲状腺原氨酸浓度为413 ng/dl(6.36nmol/l),血清甲状腺球蛋白浓度为1014 ng/ml(正常范围为6~87 ng)。
最初的诊断是原发性甲状腺功能减退症,可能是先天性的,合并有非依从性治疗或左旋甲状腺激素吸收障碍。甲基泼尼松龙替代了甲泼尼龙,并且2b-α干扰素加入治疗方案。患者的呼吸困难被认为是由于肝大导致的。急诊栓塞和手术被考虑,但是手术风险被认为是难以接受的,因为存在严重的甲状腺功能减退症。静脉注射liothyronine以迅速纠正甲状腺功能减退,该治疗把患儿的血清TSH浓度在26小时内降至79μU/ml,纠正了低钠血症并改善了心脏收缩能力。持续静脉输注liothyronine开始以每天24-96μg/d,在加上静脉注射,然后是鼻孔肠注射,左旋甲状腺素30-50μg/d。这种治疗最终降低了血清TSH浓度到正常并且提高了血清T3浓度到正常,但是血清甲状腺素浓度仍然较低。血清反三碘甲状腺原氨酸在最初症状表现时升高,随着liothyronine输入的开始而下降。然后在重新注射左旋甲状腺素后再次上升至异常水平。
住院的第4天,患者全麻进行了腹部垂直正中筋膜切开术。2天后,通过肝动脉导管进行了多发血管瘤栓塞。尽管短暂的好转,但是婴儿仍然需要依赖机械通气。甲基泼尼松龙和α-2b干扰素的剂量增加,但是肿瘤的生长持续。住院第19天诊断葡萄球菌血症。感染对抗生素治疗反应,但是婴儿的临床状态持续恶化。肝移植是被考虑的并且被他的父母拒绝。在他们的要求下,第34天被转院到家乡的州的一家医院。6天后出现少尿性肾功能衰竭,然后去世了。尸检仅限于收集血管瘤组织,得到了他的父母允许。
直到他死亡这个婴儿甲状腺功能减低的原因仍然不清楚。
血管瘤中甲状腺激素被3型碘甲状腺原氨酸脱碘酶加速失活是这种现象最好的解释,肿瘤的酶活性由于它的巨大的肿块和血管活性,超过了婴儿甲状腺的合成能力。
参考文献:Huang S A, Tu H M, Harney J W, et al. Severe hypothyroidism caused by type 3 iodothyronine deiodinase in infantile hemangiomas[J]. New England Journal of Medicine, 2000, 343(3): 185-189.
病例2:
4个月大的男性婴儿因进行性腹胀就诊。他是一个足月产的婴儿,没有妊娠并发症。他的父母注意到已经有2个月便秘。家人没有肝脏肿瘤的病史,先天性的代谢错误或内分泌疾病。他住院后查了腹胀的原因。住院第三天,他的血清TSH水平发现较参考水平高很多,并且他被转到内分泌科。他的体重6450g,体长62cm,头围41cm;所有的测量值都在25分位数内。他皮肤苍白并且躯干部有多发的小血管瘤(小于5mm)。没有甲状腺肿。他的腹部又紧又肿。肝边缘在右肋缘下11cm处可触及。其余的体格检查正常。
初步的生化结果显示血红蛋白9.5g/dl。AFP轻度升高1323 μg/L。甲状腺功能提示TSH 177mU/L ( reference range: 0.4–4.5 mU/L), fT4正常1.23 ng/dL (0.98–1.63ng/dL),fT3降低1.55pg/mL (2.56–5.01pg/mL). rT3明显升高1240 ng/dL (10–24 ng/dL)。新生儿TSH筛查被证实是正常的。他的骨龄与他的实际年龄一致。MRI显示肝脏实质几乎被全部直径1.0-3.5cm的多个边界清晰的结节状球形病灶取代。超声心动图正常。
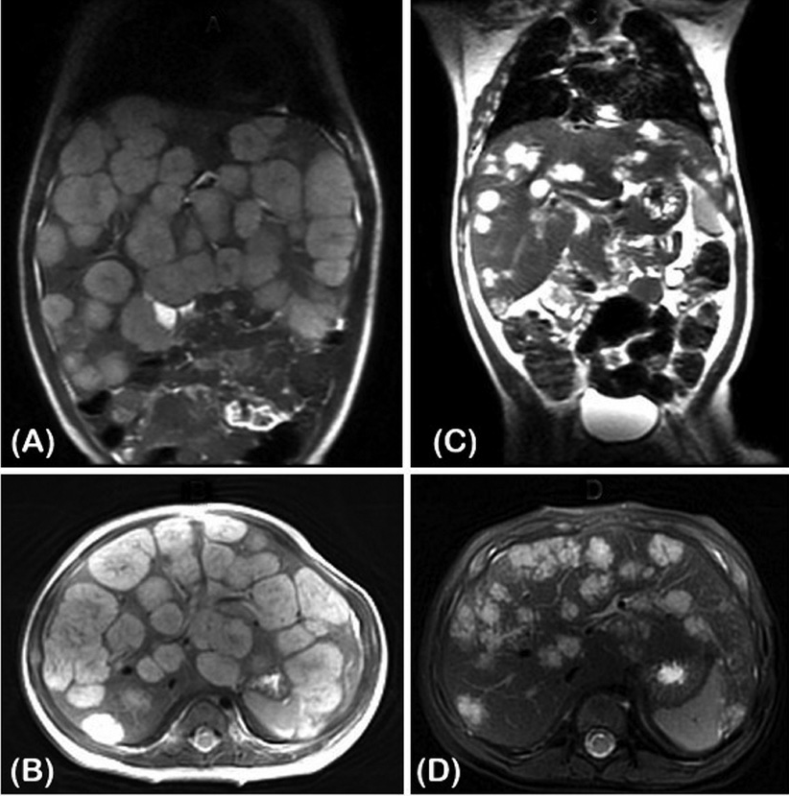
根据他的TFTs和超声、MRI的结果,由高活性3型碘甲状腺原氨酸脱碘酶引起的消耗性甲减的推定诊断建立。开始服用左旋甲状腺素15μg/kg/d。由于多发的肝脏血管瘤结节形成肝脏增大,口服甲基泼尼松龙(2.5mg/kg/d分为一天两次)开始,接着转换为口服普萘洛尔(2mg/kg/d,一天两次)。住院第7天复查TFTs证明TSH升高到278mU/L,fT3和fT4降低(0.69 ng/dL,1.85pg/mL)。左旋甲状腺激素增加到25μg/kg/d。2周后,TSH仍然高达168mU/L,左旋甲状腺激素增加到35μg/kg/d。他住院治疗20多天没有并发症出院。接下来每2周随访甲功。8月龄时,TSH的水平降低到正常水平,但是fT4升高。左旋甲状腺素剂量逐渐减少,并在12月大时停止使用。肝脏边缘在右肋缘下4cm,复查腹部超声和MRI提示血管瘤的大小和数量减少。他被持续随访,在没有服用左旋甲状腺素。18月大,所有药物停止后6月,他的身长、体重和头尾是75cm、9950g和46cm。
参考文献:Simsek E, Demiral M, Gundoğdu E. Severe consumptive hypothyroidism caused by multiple infantile hepatic haemangiomas[J]. Journal of Pediatric Endocrinology and Metabolism, 2018, 31(7): 823-827.
病例3
4月大的男孩以腹胀2月就诊。他是38周足月产,出生体重3432g。他的母亲在剩余治疗期间诊断为轻度甲减,并服用了3个月的左旋甲状腺素。8个月后怀孕,整个妊娠期间甲状腺功能正常。出生筛查甲状腺功能正常,但是在出生时额头有一个直径2cm的皮肤血管瘤,成功地用激光消融治疗。除此之外,在他的整个1岁以内的常规体检中,没有发现其他任何生长/发育或体格检查的异常。
2个月的时候发现腹胀,然后进行性加重。4个月的时候才就诊,他的肝脏是位于右侧锁骨中线肋缘下5cm;他也有几个特征提示甲减,包括外周寒冷、昏昏欲睡和无法生长。肿瘤标志物AFP23900ng/ml,排除可能的肝母细胞瘤或肝细胞癌。甲状腺功能提示严重甲减(TSH 561.5μIU/mL, fT3 1.0 pg/mL, fT4 < 0.7 ng/dL)。他没有其他并发症,比如呼吸衰竭、凝血障碍或腹腔间隔室综合征。患儿被诊断为IHH伴有消耗性甲减。
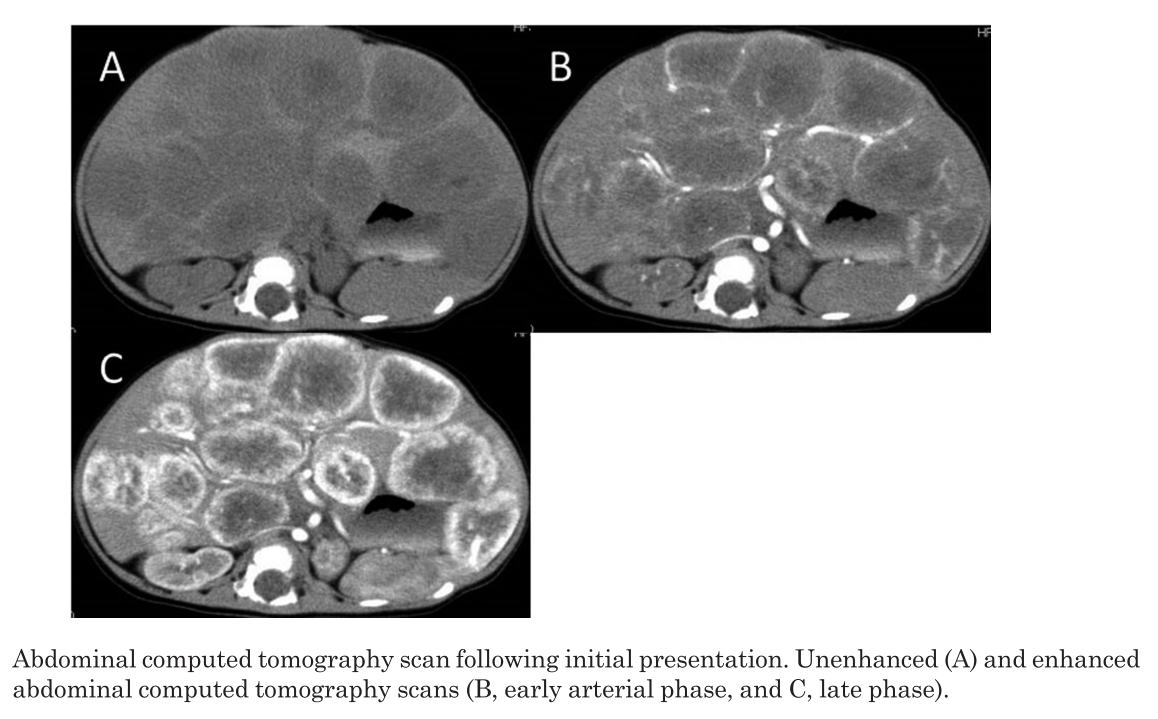
由于IHH的大小和严重的甲减,我们同时开始普萘洛尔治疗和左旋甲状腺素替代治疗。普萘洛尔开始0.25mg/kg/d,并且逐渐增加到2.0mg/kg/d服用3周未见不良反应包括低血糖或心动过缓。左旋甲状腺素开始服用50μg/d(8.3μg/kd/d)并且增加到80μg/d(13μg/kd/d)。在2周的80μg/d(13μg/kd/d)左旋甲状腺素治疗后,fT4增加到接近正常低值(1.0 ng/dL)但是fT3仍然非常低(<1.0pg/ml)。liothyronine接着加用以20μg/d(3.3μg/kd/d),在接下来一个月的时间里TSH逐渐正常。为了避免过度治疗,lithyronine替代治疗持续了4周直到患者的甲状腺功能正常。IHH的直径减小到6mm,普萘洛尔在1岁1月时停止。血清AFP在服用普萘洛尔1月后恢复正常。在1岁5个月的最近1次随访中,患者获得了追赶性生长,他的精神运动发育没有延迟。通过超声没有证据观察到IHH再生长。
参考文献:Osada A, Araki E, Yamashita Y, et al. Combination therapy of propranolol, levothyroxine, and liothyronine was effective in a case of severe consumptive hypothyroidism associated with infantile hepatic hemangioma[J]. Clinical Pediatric Endocrinology, 2019, 28(1): 9-14.
学习总结:
婴儿肝脏血管瘤(Infantile hepatic hemangioma,IHH)是一种良性肿瘤。其病理特点不清楚。IHH常经历自发性消退,但是一些IHH,由于存在严重的并发症必须进行干预,包括心脏衰竭、呼吸窘迫、凝血障碍或腹腔间隔室综合征。消耗性甲状腺功能减低症是IHH的一个并发症,发生率在所有的IHH病例中为5.3%。碘甲腺原氨酸脱碘酶在肝脏血管瘤细胞中高度表达并且灭活三碘甲状腺原氨酸和甲状腺素。然而传统的治疗是全身激素治疗或干扰素,普萘洛尔是目前推荐的治疗。
消耗性甲减已经报告可以在弥漫性IHH和一些多灶性IHH中存在,但是还没有报告在局灶性的IHH中存在。婴儿的消耗性甲减在临床表现、甲状腺激素代谢、左旋甲状腺素替代治疗和临床进展上完全不同于先天性甲减。IHH的特征是在6-10月有着快速生长期,接着消退。1岁以内是大脑发育的关键时期。一旦诊断消耗性甲状腺功能减退,应该密切随访并测定甲状腺功能。在1岁以内,甲状腺功能减退症仍未得到治疗的每个月大约会失去3到5个智商分数。
消耗性甲状腺功能减低症是IHH的一个并发症,发生率在所有的IHH病例中为5.3%。
碘甲腺原氨酸脱碘酶在肝脏血管瘤细胞中高度表达并且灭火三碘甲状腺原氨酸和甲状腺素,导致消耗性甲减。
婴儿甲状腺功能减低症由IHH引起的考虑是消耗性甲减,除非证明有其他原因。
对于由IHH导致的消耗性甲减补充甲状腺激素,密切随访是必须的,特别是在生命早期,因为1岁以内是大脑的发育关键期。
对于左旋甲状腺素的替代治疗没有上限,而且左旋甲状腺素的剂量应该逐渐增加直到甲状腺功能正常。